UN PEU D'EXPLICATIONS MEDICALES TECHNIQUES SUR CETTE SALOPERIE DE VIRUS CHINOIS COVID-19 par Dimitri JACQUES
Covid-19 : la piste du microbiote, vers un nouveau paradigme ?
SOURCE : Dimitri Jacques rédigé le 08 avril 2020 à 14h22
Article 1
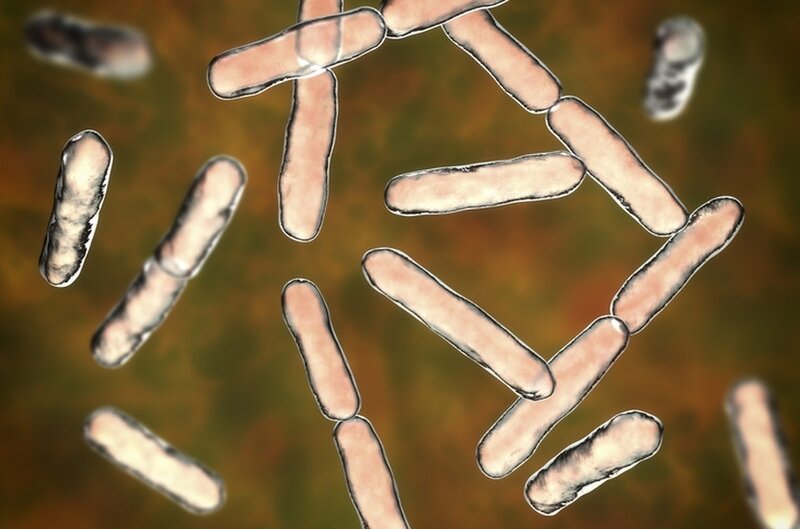
- La bactérie Prevotella, parfois cause d'infections respiratoires
Comme toute guerre permet des avancées scientifiques et techniques fulgurantes, il y a fort à parier que cette pandémie mondiale, ainsi que la mobilisation scientifique qui l'accompagne, nous apprendront beaucoup sur le système immunitaire et, puisqu’il en est désormais indissociable, sur le microbiote.
Les milliards de bactéries que nous hébergeons ont une importance déterminante pour nos défenses immunitaires, nous le savions déjà. Mais la nature des interactions qu’elles ont entre elles, et qu’elles ont aussi avec les virus, ne cesse de surprendre. Les études fraîchement parues sur le coronavirus montrent déjà l’implication de bactéries bien précises, laissant entrevoir des axes thérapeutiques mais aussi de prévention.
Sans surprise, l’écosystème intestinal est impliqué
Comprendre le processus invasif du SARS-COV-2 est un point essentiel, et l’analyse du profil d’expression génétique des récepteurs aux coronavirus va peut-être nous y aider. Nous savons que ces récepteurs (c’est-à-dire les portes d'entrée du virus dans le corps, comme l’ACE2), sont des enzymes en lien avec les cellules intestinales. Les coronavirus modifient constamment leur mode de liaison durant leur évolution, et la cible potentielle dans les poumons varie elle aussi, mais pas dans l’intestin grêle où elle reste constante. Les cellules de la muqueuse intestinale (entérocytes) pourraient donc constituer un réservoir pour les coronavirus . Or ces récepteurs pourraient être plus nombreux en cas d'excès de bactéries non symbiotiques. (1)
Des chercheurs chinois se sont penchés sur les modifications du microbiote chez les patients les plus atteints (ceux qui sont décédés). Le séquençage du microbiote a révélé une diminution significative des bifidobactéries et des lactobacilles , principales familles de bactéries symbiotiques, ainsi qu’une augmentation de bactéries opportunistes telles Corynebacterium ou Ruthenibacterium. La sévérité de l’hypoxémie (manque d'oxygène transporté dans le sang) était fortement corrélée aux taux élevés de cellules immunitaires et de marqueurs de l’inflammation. (2) Le cercle vicieux entre l’hyper-inflammation et la dysbiose intestinale semble constituer un risque élevé de détresse respiratoire fatale. En phase aiguë, l’ADN du virus dans le sang n’était plus détecté que pour 10 % des patients, mais il l’était encore chez 50 % d’entre eux dans les selles. Le virus vivant y a même été identifié plusieurs fois, ce qui suggère que les selles pourraient être un mode de contamination.
Nous savons que le système immunitaire entérique (GALT) donne le ton pour la réponse immunitaire générale chez chacun de nous, de même que le microbiote intestinal et le microbiote pulmonaire sont interconnectés, même à distance. Les lipopolysaccharides (LPS), molécules produites par les bactéries à gram négatif, entraînent l’instauration d’un climat pro-inflammatoire dans l’ensemble de l’organisme. Les individus dont le système immunitaire réagit trop ou trop peu ont la plupart du temps un écosystème intestinal perturbé, avec une distribution anormale des familles microbiennes, une perméabilité excessive de la muqueuse et une tendance à l’inflammation systématique. L’alimentation, le mode de vie et l’environnement sont clairement impliqués.
Les personnes âgées ne sont pas seulement dénutries. Elles ont aussi un microbiote plus déséquilibré, qui tend vers l’inflammation systémique. On comprend dès lors pourquoi cette population paie le plus lourd tribut aux attaques virales. De nombreuses études ont montré que le microbiote des personnes âgées compte davantage de bactéries gram négatif, ce qui a pour conséquence d’augmenter les taux de LPS et par conséquent, de perméabilité intestinale et de risque inflammatoire.
Des bactéries infectées par le virus ?
Le séquençage génétique du microbiote de plusieurs malades de Wuhan (ville de Chine où a débuté l’épidémie) a révélé des phénomènes bien étranges, au point que les chercheurs se sont d’abord demandé s’ils n'avaient pas commis d’erreurs. Des bactéries du genre Prevotella semblaient renfermer de l’ADN du virus SARS-COV-2, comme si le virus avait infecté les bactéries. (3) Peu avant, le séquençage du microbiote de six patients d’une même famille à Hong Kong, gravement infectés, montrait des quantités importantes de Prevotella dans leurs selles. Ces observations, reproduites depuis dans d’autres pays, suggèrent que le SARS-COV-2 se comporte donc comme un bactériophage, un virus infectant les bactéries. (4)
C'est ce qui pourrait expliquer les variations importantes de la charge virale d’un test à l’autre chez une même personne, comme si le virus se cachait quelque part. L’hypothèse qui se dessine est que le virus infecte les bactéries, qui deviennent alors virulentes, provoquant notamment l’inflammation parfois fatale. L'étau se resserre lorsqu’on apprend que les infections impliquant Prevotella sont déjà connues pour provoquer des symptômes respiratoires, y compris aigus. (5)
En France, un enseignant en Sciences s’est lancé dans une tentative de démonstration qui pourrait passer pour farfelue si elle n’était pas aussi documentée. (6) Il soulève le fait que les enfants, très peu concernés par l’épidémie, ont un microbiote pauvre en Prevotella. À l’âge adulte, ce genre bactérien, qui fait partie de la flore commensale, devient beaucoup plus représenté. Davantage chez la femme que chez l’homme d’ailleurs, alors que les statistiques montrent que les femmes sont moins touchées par le Covid-19. Leur système immunitaire serait, dans cette hypothèse, plus habitué à tenir Prevotella en respect. Le séquençage du microbiote sur de plus larges échantillons de la population nous permettra de découvrir s’il a raison. Cela montre, au passage, l’intérêt de la science participative qui permet à des non-chercheurs, parfois de simples citoyens passionnés, de soulever des questions judicieuses. S’il s’avère que le Covid-19 est bien une infection mixte – à la fois virale et bactérienne – alors l’intérêt d'associer l'hydroxychloroquine et l’antibiotique azithromycine, consacré par le Pr Didier Raoult , prend tout son sens. En particulier, l’azithromycine est active sur Prevotella et sur les microbes intracellulaires.
Les probiotiques pourraient s’avérer utiles
Dans la gestion du Covid-19, l’Université de médecine de Zhejiang a mis en place, avec de bons résultats, une stratégie dite des « quatre anti et deux équilibres» : antiviral, antichoc, anti-hypoxémie, anti-infectieux, maintien de l’équilibre électrolytique et de l’équilibre microbiotique. Un traitement multidisciplinaire et individualisé a été appliqué à chacun pour augmenter l’effet thérapeutique. L’anxiété et la peur, très présentes chez les personnes atteintes du Covid-19, étaient accompagnées en médecine traditionnelle chinoise.
Plusieurs patients ont montré une dysbiose intestinale avec une diminution notable des bifidobactéries et des lactobacilles. Un soutien micronutritionnel de l’intestin a été proposé à tous, avec administration de probiotiques et de prébiotiques, pour rétablir l’équilibre et prévenir le risque d’infection secondaire. (7) L'antibiothérapie était, quant à elle, réservée aux personnes avec un long parcours de maladie et des fièvres répétées.
La souche Lactobacillus plantarum, en agissant sur le mucus intestinal, a permis d’empêcher l’infection des cellules épithéliales par les coronavirus dans une étude sur modèle animal. (8) Dans des maladies inflammatoires chroniques, l’ingestion d’un complexe probiotique à haute concentration permet en outre de réduire les taux plasmatiques de cytokines pro-inflammatoires et d’augmenter les taux de cytokines régulatrices de l’inflammation, avec des modifications du microbiote fécal par rapport au groupe contrôle. (9) Un autre complexe, utilisant Lactobacillus brevis comme souche dominante, donne des résultats similaires mais en agissant sur l’axe intestin-cerveau, par voies immunitaire, métabolique et nerveuse. (10) Un détail, et non des moindres, est que Lactobacillus brevis est capable d’empêcher Prevotella de former des biofilms. (11) Or ces biofilms sont un des moyens utilisés par les bactéries pour se mettre à l’abri du système immunitaire et des antibiotiques.
Enfin, les personnes obèses, plus touchées par le Covid-19, ont un microbiote qui est également plus riche en Prevotella. Si l’administration de probiotiques à cette population donne de bons résultats en termes d’amélioration des marqueurs de l'obésité (masse graisseuse, glycémie, insuline, etc.), ces résultats sont encore plus visibles pour les individus chez qui la bactérie était très présente. (12)
Le comportement des populations microbiennes colonisant le corps humain continue d’être scruté, notamment afin d’identifier et de comprendre les différences entre les catégories de personnes à risque et celles qui demeurent en bonne santé. Si la recherche de traitement contre le Covid-19 bat son plein, une meilleure connaissance des interactions entre hôte, bactéries et virus pourrait orienter les efforts de manière décisive. Dans ce domaine, nous sommes en pleine époque pionnière. Les probiotiques de nouvelle génération constituent des possibilités intéressantes de prophylaxie et de traitements adjuvants.
Références :
(1) https://www.preprints.org/manuscript/202003.0161/v1
(2) https://www.medrxiv.org/content/10.1101/2020.03.03.20030650v1
(5) https://onlinelibrary.wiley.com/doi/full/10.1111/imm.12760
(6) https://www.agoravox.fr/tribune-libre/article/covid-19-et-si-on-ne-cherchait-pas-222778
(7) https://europepmc.org/article/med/32096367
(8) https://www.ncbi.nlm.nih.gov/pubmed/31838830
(9) https://journals.sagepub.com/doi/full/10.1369/0022155417718542
(10) https://sfamjournals.onlinelibrary.wiley.com/doi/abs/10.1111/jam.14264
(11) https://onlinelibrary.wiley.com/doi/abs/10.1111/odi.12186
(12) https://link.springer.com/article/10.1007/s13167-020-00198-y
NOTA :En aucun cas les informations et conseils proposés sur le site Alternative Santé ne sont susceptibles de se substituer à une consultation ou un diagnostic formulé par un médecin ou un professionnel de santé, seuls en mesure d’évaluer adéquatement votre état de santé.
***********************************************************************
SOURCE : Dimitri Jacques rédigé le 18 décembre 2018 à 16h20
- L’amoxicilline divise par deux le taux de Bifidobacterium bifidum chez l’enfant
Devons-nous prendre des probiotiques pour éviter la diarrhée et autre désagrément intestinal souvent associé à la prise d’antibiotiques ? Une étude israélienne laissait entendre que non. Plus inquiétant, il y aurait un risque de complications lié à ces compléments. Nos chers probiotiques, presque entrés dans les mœurs, sont-ils bons à jeter aux orties ?
L’intestin est le lieu où les défenses immunitaires sont les plus fortes. Leur efficacité dépend d’un dialogue continu entre les cellules et le monde bactérien. Installées dans nos villosités intestinales de manière permanente, des bactéries dites symbiotiques participent directement à la régulation de la réponse immunitaire et des phénomènes inflammatoires. Il n’y a pas, en soi, de « bonnes » ou de « mauvaises » bactéries. Il s’agit plus d’une question de répartition et de quantité.
Les antibiotiques, aussi nécessaires qu’ils puissent être dans certains cas, sont une arme à double tranchant. S’ils rapportent les bactéries pathogènes à des proportions normales, ils peuvent également, selon les susceptibilités individuelles, s’attaquer aux bactéries symbiotiques. Plusieurs études ont montré que les antibiotiques à large spectre, prescrits en première intention lors d’infections courantes, réduisent la diversité du microbiote. L’amoxicilline, par exemple, divise par deux le taux de Bifidobacterium bifidum chez l’enfant. Et la perméabilité de la muqueuse est augmentée, avec le risque d’accueillir des bactéries opportunistes (Clostridium, Candida albicans, Klebsiella…).
Les probiotiques sont censés éviter ou limiter ces phénomènes. Il s’agit de bactéries présentées en gélules ou en sachets, sélectionnées pour renforcer le microbiote résident. L’OMS les définit comme des micro-organismes vivants qui, ingérés en quantité suffisante, exercent des effets bénéfiques sur l’hôte.
Les probiotiques agissent principalement :
· En apportant des bactéries manquantes, par concurrence sur les sites d’implantation intestinaux ;
· En stimulant les symbiotiques, notamment en produisant des molécules qui favorisent leur croissance ;
· À l’inverse, en produisant des molécules antimicrobiennes qui repoussent les opportunistes ;
· En stimulant ou régulant le système immunitaire.
Toutefois, les probiotiques demeurent un coup de pouce transitoire. On ne peut pas leur demander de s’implanter durablement au sein du microbiote résident. En effet, la majeure partie des bactéries symbiotiques étant anaérobies, c’est-à-dire vivant en l’absence d’oxygène, il n’est pas possible de les mettre en gélules. Mais les nouvelles technologies, en particulier en génie génétique, pourraient changer la donne.
Les effets des probiotiques sur la gastro-entérite aiguë de l’enfant sont définitivement démontrés. Pour les diarrhées infectieuses chroniques de l’adulte, la littérature médicale est moins catégorique. Certains probiotiques, en limitant l’adhésion des bactéries pathogènes à la muqueuse intestinale et en protégeant l’intégrité de celle-ci, peuvent diminuer les conséquences de ce type de diarrhées, voire les prévenir, mais pas chez tout le monde. La souche Lactobacillus GG, par exemple, a été identifiée pour ses capacités à réduire la diarrhée à rotavirus chez l’enfant.
Pour l’enfant, la prise de probiotiques en prévention de la diarrhée, associée aux antibiotiques (DAA), fait partie des recommandations claires de la Société européenne de gastroentérologie pédiatrique. Là encore, les études sont moins probantes pour l’adulte. L’intérêt des probiotiques dans le traitement de la DAA a pourtant été consacré par une méta-analyse de 2012, regroupant 34 études et totalisant 4 138 patients, enfants comme adultes. L’analyse statistique montrait une diminution de 53 % des cas de DAA par rapport au placebo.
L’efficacité d’une souche probiotique dépend de très nombreuses variables. Or, notre compréhension même du microbiote ne cesse d’évoluer. Les bifidobactéries, bactéries majoritaires chez le nourrisson – plus encore lorsqu’il est nourri au sein –, diminuent ensuite avec l’âge. Une supplémentation avec la souche B. lactis a montré une amélioration de l’immunité chez l’adulte. Certains travaux font justement état d’une meilleure réponse aux probiotiques quand B. lactis est de la partie.
Dans le cas des maladies inflammatoires chroniques de l’intestin (MICI), la prise de probiotiques allonge la durée des périodes de rémission. Une méta-analyse de 2015 montre la capacité de différents probiotiques (lactobacilles et bifidobactéries) à diminuer la douleur et la sévérité des symptômes chez 1 800 patients adultes atteints d’un syndrome de l’intestin irritable. On observe, en même temps, une diminution des marqueurs biologiques de l’inflammation. Car c’est bien la capacité des probiotiques à influencer le système immunitaire qui intéresse les chercheurs.
Les deux souches qui reviennent le plus souvent dans les études probantes sont Lactobacillus rhamnosus GG et Lactobacillus acidophilus NCFM. Elles se sont montrées capables d’induire la production de cytokines anti-inflammatoires ainsi que l’expression des gènes des TLR, au cœur du dialogue entre les cellules immunitaires intestinales et le monde microbien.
L’étude israélienne, qui remet en cause l’intérêt d’une supplémentation en probiotiques et pointe à ses possibles effets pervers, est trop lacunaire pour prétendre en tirer des conclusions et les médiatiser tout de go. Outre le nombre très limité de participants, les souches utilisées n’ont jamais été validées pour cet usage et les probiotiques, donnés seulement une fois l’antibiothérapie terminée. Or, les derniers consensus indiquent clairement que les probiotiques doivent être pris dès le début du traitement antibiotique, puis poursuivis deux semaines après la fin de celui-ci.
Une seule gastro-entérite est capable de modifier profondément le microbiote. Et on ne peut pas forcément attendre qu’il se corrige de lui-même avec, pour uniques alliés, le temps et les règles hygiéno-diététiques. C’est un jeu de chaises musicales, les places laissées vacantes peuvent se retrouver occupées durablement par des bactéries opportunistes. Le risque de chronicisation est réel : selon les données de l’European Society for Primary Care Gastroenterology (ESPCG), le quart des syndromes de l’intestin irritable (SII) s’installe à la suite d’un épisode infectieux aigu. Ces perturbations graves du microbiote sont même impliquées dans des troubles psychiatriques.
Pour le Dr Jean-Marc Chatel, de l’Inra, « la perte de diversité bactérienne est ce qui ressort en commun de toutes les études sur l’état du microbiote pour chaque pathologie ». Un appauvrissement qui se concrétise par une baisse des capacités de résistance et d’adaptation de l’organisme. La vraie question est donc plutôt celle des conditions d’utilisation et d’évaluation des probiotiques aujourd’hui :
- L’effet probiotique dépend de la souche, qui doit alors être parfaitement identifiée.
- Les bénéfices obtenus avec une souche ne peuvent pas être généralisés, les résultats changeant d’une souche à l’autre. Au sein même des lactobacilles et des bifides, il s’en trouve de tout à fait inutiles à l’être humain, voire de contre-productives pour la santé dans certaines conditions physiologiques.
- Le « polymorphisme génétique », qui correspond aux états alternatifs de l’ADN dans un pourcentage de la population, peut être suffisant pour invalider les effets habituellement probants de telle ou telle souche.
- De quel microbiote parlons-nous ? Dans l’intestin, il existe une flore dominante, quasi exclusivement anaérobie, une sous-dominante, qui peut accueillir des aérobies comme les lactobacilles, et une de passage, non-résidente, qui est évacuée dans les selles.
- La distribution des populations bactériennes change selon la profondeur à laquelle elles se trouvent dans les villosités.
- Une dysbiose n’est pas si simple : de « bonnes » bactéries peuvent devenir « mauvaises » dans certains contextes.
- Le microbiote ne se résume pas aux bactéries, il est aussi composé de levures, de virus et de phages. Qu’en est-il de l’état de ces micro-organismes chez les patients inclus dans les études ?
En 2009, déjà, une polémique avait eu lieu concernant les probiotiques, accusés de favoriser l’obésité. Nous devons être très précis sur les familles et les souches de bactéries dont il est question. Dans ce domaine, les approximations sont inacceptables. Si les bactéries retrouvées à la fois chez l’obèse et dans les probiotiques figurent parmi les lactobacilles et les bifides, précisons qu’il ne s’agit pas des mêmes souches. Depuis, la littérature scientifique a recensé de nombreux travaux sur le rôle des probiotiques dans l’accompagnement de la perte de poids, notamment leur capacité à influencer positivement le métabolisme, la glycémie et les signaux de satiété.
Une piste sérieuse pourrait expliquer l’inefficacité des probiotiques chez certaines personnes. Le gène FUT2 code pour une enzyme appelée fucosyltransférase. Celle-ci est chargée de produire le fucose, une molécule présente sur l’épithélium intestinal qui permet aux bactéries symbiotiques de s’y fixer puis de se développer. Or ce gène est sujet à un polymorphisme dans la population humaine, ce qui signifie qu’une partie d’entre nous, 20 % en l’occurrence, ne l’exprime pas. L’implantation des bifides est retardée chez le nourrisson dont la mère n’exprime pas le gène FUT2, le fucose étant normalement présent dans le lait maternel. Les probiotiques, incapables de se maintenir, pourraient alors contribuer au désordre. Des travaux suggèrent l’utilité d’un dépistage chez les patients atteints de MICI, concernés par une candidose ou une dysbiose complexe. Pour les non-porteurs du gène, des traitements devraient arriver en France très prochainement.
Établir des profils génomiques, rechercher les polymorphismes individuels serait peut-être plus pertinent que de lancer des études générales pour démontrer l’impact de tel microbe ou telle molécule pour chaque pathologie. En effet, chaque sous-groupe de population humaine a sa vulnérabilité spécifique qui peut être mesurée par des tests, modifiée par l’alimentation et l’hygiène de vie, faire l’objet de statistiques de prédiction des maladies et donc de mesures préventives et d’éducation à la santé.
La majorité des probiotiques actuellement sur le marché sont des « cocktails » dont la précision thérapeutique et les justifications sont fluctuantes. Demain, grâce à une meilleure connaissance des souches, celles-ci seront proposées individuellement et pourront intégrer l’arsenal thérapeutique pour telle ou telle maladie.
La recherche se concentre sur le développement de nouveaux probiotiques directement issus du microbiote humain. Les souches agissant sur l’axe intestin-cerveau sont particulièrement traquées. La stratégie se base sur l’identification, pour chaque pathologie, de microbiotes sains et dysbiotiques, la comparaison permettant de faire ressortir les bactéries candidates qui restent ensuite à valider sur modèle animal puis humain.
Dans le domaine des MICI, les souches L. plantarum et L. rhamnosus GG semblent améliorer la symptomatologie du syndrome de l’intestin irritable et de la rectocolite hémorragique, avec une efficacité comparable à celle du traitement standard. Quant à la bactérie Faecalibacterium prausnitzii (F-prau), elle compte parmi les nouveaux espoirs. Présente en quantité chez les personnes saines, elle se trouve diminuée, voire absente des patients atteints de MICI. Un climat inflammatoire accroît fortement le risque que des bactéries pathogènes s’installent durablement. Clairement identifiée comme anti-inflammatoire, F-prau a montré des effets bénéfiques dans le traitement du SII et de maladie de Crohn. Elle sécrète des molécules agissant sur le système immunitaire, notamment sur les cellules dendritiques et les lymphocytes T-Reg, dont le rôle est crucial dans l’équilibre de la réponse immunitaire, la tolérance digestive et le maintien d’un microbiote sain.
F-prau est une bactérie anaérobie stricte, extrêmement sensible à l’oxygène, ce qui la rend difficile à manipuler. Pour réussir à en faire des probiotiques, il faut trouver des souches capables de supporter l’oxygène. Une start-up française est sur le point d’y parvenir et va procéder aux premiers essais. La manipulation génétique des bactéries est une autre piste. Enfin, il reste la stratégie plus classique, consistant à développer des bactéries qui stimulent la croissance de F-prau.
Aucune recommandation générale ne peut être faite, seulement des conseils individualisés. Les probiotiques souffrent peut-être d’une vulgarisation trop hâtive. Il circule beaucoup de généralisations, de confusions et de contresens, alors qu’il existe une recherche à la pointe avançant de manière concrète.
Le Pr Claudio De Simone, qui a mis au point des probiotiques hautement dosés positionnés sur les MICI et ayant fait l’objet de plusieurs essais cliniques (Vivomixx 450), milite pour un contrôle strict de la qualité des produits : « Rien, à l’heure actuelle, ne contrarie l’arrivée sur le marché d’un probiotique dont la composition et le processus de fabrication n’ont pas été testés. »
En effet, des études ont comparé des produits identiques en composition, avec des différences parfois importantes en matière d’efficacité et de sécurité. Retenons, comme gages d’efficacité d’un probiotique : la qualité du produit, le choix de la souche, un dosage suffisant, une posologie adaptée, la juste indication thérapeutique et, bien sûr, une bonne connaissance du patient.
NOTA : En aucun cas les informations et conseils proposés sur le site Alternative Santé ne sont susceptibles de se substituer à une consultation ou un diagnostic formulé par un médecin ou un professionnel de santé, seuls en mesure d’évaluer adéquatement votre état de santé.
***********************************************************************
Covid-19 : Une découverte majeure
FacebookTwitterLinkedInWhatsAppEmailPartager
SOURCE : https://israelmagazine.co.il/covid-19-une-decouverte-majeure/
Plusieurs équipes dans plusieurs pays (notamment en Chine, en France – à Lille – aux USA), ont fait une découverte majeure qui offre un grand espoir de traitement du Covid-19.
Le virus Covid-19, en effet, ne tuerait pas directement, mais par l’intermédiaire d’une bactérie intestinale qu’il infecterait, la Prevotella… et c’est cette bactérie infectée qui, devenant virulente, déclencherait l’hyper-réaction immunitaire qui délabre les poumons et tue le malade !
Ceci expliquerait :
- • Pourquoi le traitement du Dr. Didier Raoult, utilisant un antibiotique (l’Azithromycine), et celui du Dr Sabine Paliard-Franco, qui préconise une double antibiothérapie, fonctionnent ?
- • Pourquoi les enfants sont épargnés et les personnes âgées plus touchées : Provetella est quasiment absente de la flore intestinale enfantine, mais de plus en plus présente avec l’âge ?
- • Pourquoi les obèses sont beaucoup plus touchés : leur flore intestinale déséquilibrée contient beaucoup de Prevotella !
- Pourquoi les complications pulmonaires se déclenchent alors qu’on ne retrouve pratiquement plus de covid dans l’appareil respiratoire, la bactérie infectée (qu’on retrouve dans les selles, contenant de l’ARN du covid-19 et parfois même des virus vivants) prenant le relai de son attaque initiale (bénigne), de manière beaucoup plus dramatique, en déclenchant l’hyper-réaction immunitaire inflammatoire qui noie les poumons…
- • Pourquoi le virus Covid-19 peut réapparaître chez un patient guéri (avec alternance de positivité et de négativité des tests), car la bactérie, toujours présente dans la flore intestinale, en reste l’hôte et peut le relarguer à tous moments…
CONCLUSION
Bref, cela expliquerait tout ; et cette cohérence augure de la validité de l’hypothèse.
On tient donc une confirmation de l’intérêt de l’azithromycine, comme thérapeutique curative, à prescrire dès le début de l’infection… et même une piste prometteuse pour traiter préventivement les infections graves (des coronavirus, Covid-19 … et sans doute aussi de la grippe !), ce traitement passant par le rétablissement d’une flore intestinale saine qui neutralise Prevotella (par la prescriptions de « probiotiques », c’est à dire d’une bonne flore intestinale)…
Il est clair que cette piste thérapeutique ultra-prometteuse bon-marché rendrait alors caduque l’utilisation d’un vaccin, de découverte aléatoire et onéreuse… ce qui ruinerait donc encore les espoirs lucratifs de Gilead et de ses lobbyistes, après l’échec patent de leurs antiviraux… dont on ne parle plus trop, vu que les premiers essais thérapeutiques (dont plusieurs malades ont payé le prix de leur vie) se sont révélés catastrophiques, tant en terme d’inefficacité que de toxicité…
Il est probable aussi que les médias aux ordres, qui avaient lynché Raoult, parce qu’il laissait entrevoir cette piste thérapeutique bon marché, qui concurrençait leurs antiviraux dont ils attendaient de gros retours financiers, nous taisent cette découverte majeure, et qu’en revanche ils nous serinent maintenant, à temps et à contretemps, que leur vaccin (qui est loin d’être au point et qu’il faudra refaire chaque année, comme celui de la grippe) est la « seule solution » !

/https%3A%2F%2Fprofilepics.canalblog.com%2Fprofilepics%2F1%2F4%2F1456777.jpg)
/image%2F1325762%2F20240511%2Fob_868cba_img-20240508-082837-899-1.jpg)
/https%3A%2F%2Fstorage.canalblog.com%2F63%2F01%2F1449002%2F134080103_o.png)
/https%3A%2F%2Fstorage.canalblog.com%2F40%2F04%2F1449002%2F130194884_o.jpg)
/https%3A%2F%2Fstorage.canalblog.com%2F84%2F10%2F1449002%2F125517244_o.jpg)
/https%3A%2F%2Fstorage.canalblog.com%2F44%2F81%2F1449002%2F124939061_o.jpg)








/https%3A%2F%2Fcdn.ripostelaique.com%2Fwp-content%2Fuploads%2F2024%2F05%2Ftintinlune.jpg)
/image%2F1325762%2F20240413%2Fob_daf79a_134246749.jpg)
/image%2F1325762%2F20240509%2Fob_9d0007_chavanis-email.jpg)
/https%3A%2F%2Finsolentiae.com%2Fwp-content%2Fuploads%2Fhlm.png)